《1. 引言》
1. 引言
由严重急性呼吸综合征冠状病毒2(SARS-CoV-2)引起的新型冠状病毒肺炎(COVID-19)的全球暴发是第二次世界大战以来人类面临的最大危机。截至2020年12月21日,全球确诊病例超过了7500万例,死亡人数超过160万,北美洲和欧洲的病例数量呈指数增长[1]。根据对COVID-19复发概率的预测,即使病毒在未来可以得到很好的控制,对SARS-CoV-2的监控也需持续到2024年[2]。全球COVID-19疫情的暴发正在挑战着各国目前的突发公共卫生事件应急响应体系(PHERS)。尽管世界卫生组织(WHO)发布了针对COVID-19的全球研发路线图,提出研究环境对病毒的影响是控制COVID-19的中长期工作的重点之一(图1)[3-4],但环境因素在PHERS中的作用却很少受到关注。医学和公共卫生方向的研究人员主要关注病毒的致病机制、临床管理、感染的预防和控制、治疗方法及疫苗开发,而环境领域的工程师和科学家主要了解和预测病毒的传播,以及在其控制过程中可能带来的次生环境风险[5-7]。因此,目前在PHERS中并没有将公共卫生领域和环境领域适当地结合起来。
《图1》
图1 环境因素在未来PHERS中的作用。在疫情暴发前,应加强环境保护和野生动物保护,对动物和热点地区进行详细的病毒监测,完善疫情早期预警体系,最大限度地降低疫情暴发的可能性。在疫情发生的时候,要加强环境因素对病毒行为影响的相关研究,采取控制措施以最大限度地减少次生环境风险,并及时对病毒带来的风险和次生环境风险进行评估,以减少疫情对人类健康和生态系统的影响。在疫情发生之后,要进一步加强病毒监测,预防病毒传播,坚持使次生环境风险最小化的控制措施,发展科学预测疫情的能力以及时应对下一次突发疫情。与此同时,坚持可持续发展的理念,恢复人类正常的生活和生产(插图来源:† 经WHO许可,转载自参考文献[
传染病的暴发可能与环境破坏、生态系统恶化、极端天气和其他环境因素的变化有关[8]。温度、湿度、紫外线辐射等环境因素对SARS-CoV-2在全球的持续传播具有重要影响[9-11]。此外,环境与人体健康密切相关,如PM2.5(空气动力直径不大于2.5 μm的颗粒物)污染会损害上呼吸道纤毛,削弱人体免疫反应,由此可能增加COVID-19的致死率[12]。因此,忽略环境因素将对病毒性疾病大流行的预防和控制产生重要影响。为了改进目前的PHERS,积极应对突发公共卫生事件,将各种环境因素整合到预防和应对突发公共卫生事件中至关重要。
中国的PHERS是在2003年严重急性呼吸系统综合征(SARS)暴发后建立的,包括制度体系、应急体系、救治体系、控制体系和保障体系,但忽视了环境因素的影响和作用。美国的PHERS强调跨部门合作,其中卫生与公众服务部(Department of Health and Human Services)承担公共卫生管理的主要责任,环境保护署(Environmental Protection Agency)负责空气、水和生态系统的安全[13]。虽然2007年生效的《国际卫生条例》(International Health Regulations)几乎没有考虑环境因素的影响[14],但是联合国会员国于2015年通过的《2015—2030年减少灾害风险的仙台框架》(Sendai Framework for Disaster Risk Reduction 2015-2030)要求各国采取更加平衡的办法,在应对新出现的传染病时综合考虑社会、环境、政治和体制因素[15]。对于COVID-19疫情,WHO 于2020年3月在其发布的全球研发路线图中强调,进一步研究病毒在不同环境中的来源、传播和稳定性将有助于疫情的预防和控制[3]。然而,如何将环境因素整合到PHERS中仍然是一个亟待解决的问题。
与有机污染物和无机污染物不同,病毒是活的,可以通过人类呼吸道飞沫、直接接触和气溶胶传播[16],导致疫情的迅速暴发。为了预防和控制病毒性疫情的暴发,提高国家应对突发公共卫生事件的能力,应基于“一个健康”(One Health)和人与自然和谐共处的理念[17],将环境因素纳入PHERS。具体来说,在应对突发公共卫生事件之前、之时和之后,应充分认识环境因素的重要性(图1)。具体措施如下文所述。
《2. 如何预防疫情暴发?》
2. 如何预防疫情暴发?
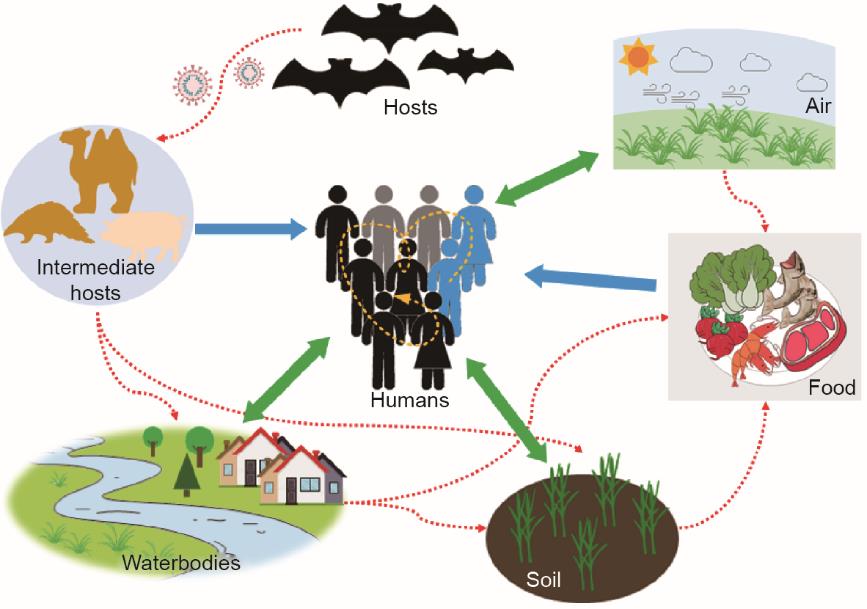
人与动物之间频繁的接触会增加流行病暴发的可能性(图2)[18]。为了将疫情暴发的可能性最小化(即在疫情暴发之前),加强环境和野生动物保护是先决条件,比如保护野生动物栖息地、最小化野生动物盗猎和交易(图1)。监测环境和热点地区的病毒将为开发更可靠的早期预警系统提供有用的信息(图1)。
《图2》
图2 环境中可能的病毒传播路径。
《2.1. 保护环境和野生动物》
2.1. 保护环境和野生动物
《2.1.1. 保护野生动物栖息地》
2.1.1. 保护野生动物栖息地
野生动物栖息地的破坏使得野生动物与人类的距离越来越近,从而增加了病毒跨物种传播的可能性[18-19]。人类通过伐木、狩猎、修路、采矿、耕作和饲养动物等活动迁移到不发达的地区,这些活动破坏了野生动物的栖息地,增加了人类和野生动物之间的接触[19]。如今,病毒从动物“跳跃”到人类的频率比20世纪80年代高出了2~3倍[18]。
为减少病毒跨物种传播的可能性,建议保护好森林资源[8]。具体来说,应限制诸如毁林和采矿等无组织的活动,开展植树造林;应鼓励保护天然林、退耕还林和使用木材替代品,以增加森林覆盖率和保护生物多样性,以最大限度地减少病毒的暴发。虽然这些措施可能会减缓经济的增长,但它们将促进可持续发展,并获得长期的更加丰厚的回报。
《2.1.2. 保护野生动物》
2.1.2. 保护野生动物
由于对野生动物的巨大需求,蝙蝠、穿山甲、野猪等野生动物在全球范围内被猎杀、运输和交易[20]。此外,在一些国家野生动物养殖是产业化的。例如,中国的野生动物养殖业涉及约1500万人,促进了人畜共患疾病的发生和传播[21]。野生动物市场使得各种物种的动物拥挤在一起,活的动物和死的动物一起被放置和出售,缺乏市场监管和对其健康的筛查,对公众健康构成了严重威胁[22]。
2020年2月24日,第十三届全国人民代表大会常务委员会第十六次会议通过立法,全面禁止非法野生动物交易、革除滥食野生动物陋习[23]。这一政策得到了科学家和一些国际组织(如国际人道协会和WHO)的支持[24-25]。然而,仅禁止贩卖和消费野生动物作为人类的食物不足以保护人类免受人畜共患病的威胁。如果野生动物市场被强制关闭,野生动物交易将转入地下,这将增加管理的难度[26]。为更好地管理野生动物市场并降低病毒传播的可能性,建议采取以下措施:
(1)通过提供财政补贴,促进野生动物养殖业的转型和取缔[27];
(2)通过推广洗手、穿戴个人防护装备、加强疾病监测、防止不同动物物种混养、限制圈养动物密度、采用高标准的兽医护理等措施,改善饲养动物的疾病监测和管理体系,规范动物养殖业[26];
(3)采用(2)中所述的类似措施,提高动物交易市场的卫生和管理标准[22];
(4)限制全球肉类消费,并向消费植物性食品转型[26];
(5)严格管理来自国外的牲畜和海产品,追溯其来源,并在进口关卡加强健康筛查[19]。
《2.2. 调查环境中的病毒》
2.2. 调查环境中的病毒
《2.2.1. 调查动物中的病毒》
2.2.1. 调查动物中的病毒
为了有效地预防疾病大流行,了解环境中存在的病毒是必不可少的(图2)。一些项目试图在野生动物和高危人群中筛查、发现病毒。2011—2015年,通过对中国西南地区某洞穴中蝙蝠身上病毒的监测发现了11种新型冠状病毒[28];此外,2009—2019年,由美国国际开发署支持的PREDICT项目在164 000个人和动物样品中发现了949种新出现的病毒[29]。然而,与地球上数百万尚未被发现的病毒相比,关于新病毒的知识仍然有限。参考实验室的分布也极其不平衡,62%的参考实验室建立在北美洲和欧洲。相比之下,研究较少的地区,如非洲、中南美洲和东南亚才是病毒传播的高风险地区[30]。
为了更好地了解野生动物中的病原体并预测下一次可能发生的疫情,各国政府应该提供更多的资金支持来筛选高风险动物和人类身上的病毒。应尽快建立成本更低、监测范围更广的监测系统,并在高危地区建立更多的实验室[30]。可以培训当地野生动物和医学领域的科学家和工作人员使用可获得的分子设备,并开展符合生物安全标准的基础实验,以更多地筛选野生动物中的病毒,预防病原体传播到人类。与野生动物相比,家畜和家禽的生物安全更容易控制。家畜和家禽是病原体传播的中间宿主,因此同样有必要对其中的病毒进行监测(图2)。尽管在动物中监测病毒是一项繁重而成本较高的工作,但与全球疫情大流行造成的经济损失相比,这一成本则是微不足道的[18]。
《2.2.2. 调查热点地区的病毒》
2.2.2. 调查热点地区的病毒
病毒在环境中有多种传播途径,如病毒很可能通过污染的水、气溶胶、土壤、食品包装等途径进行传播(图2),而这些传播途径与人类密切相关[31-33]。将动物中病毒的监测与人类测试项目结合,可以更好地识别具有传染性的病原体[34]。我们周围环境中存在许多人畜共患病传播风险较高的热点地区,如在黑暗、潮湿、寒冷的条件下聚集了相当数量的病毒,且该环境非常利于病毒的生存。具体来说,废水是病毒的来源和汇集之处,并通过直接接触或间接生物气溶胶传播威胁污水处理厂(WWTP)工人的健康[35];在经济发展落后的地区直接接触未经处理的废水和粪便可以增加病毒传播的可能性[34]。在中国农村地区,人们经常利用粪便和尿液生产沼气和有机肥,大大提高了病毒经粪-口传播的风险;活的和死的牲畜、家禽、海产品和肉类的聚集场所,如农场、屠宰场和菜市场是病毒跨物种传播的热点地区[19,22]。此外,由于寒冷、潮湿、黑暗的环境,全球冷食供应链已经成为病毒传播的重要途径[36]。事实证明,北京、天津和青岛COVID-19疫情的复发可能是由来自国外的在加工、运输或包装过程中受到污染的冷冻食品所造成的[33,37]。
为了减少病毒传播的风险,建议将热点地区病毒的监测纳入环境普查,如WWTP的进水和出水、村庄污水集中排放处、公共卫生设施、农场、屠宰场、菜市场、冷食供应链,为突发公共卫生事件的早期预警提供充足的证据。然而,目前在热点地区监测病毒的标准还很缺乏。水质监测中常用的病原体指标主要是粪便指示菌和几种肠道病毒[38],而包膜病毒指标在常规监测中仍是空白。此外,肠道病毒与包膜病毒在病毒结构、稳定性、生存能力和致病性等方面存在很大差异。因此,应通过meta-viromics选择与目标传染性病毒相似的病毒指标来确定热点地区的生物安全性[38]。此外,应尽快建立热点地区病毒监测的详细方案,并将其纳入日常环境普查中。
《2.3. 建立共享平台,完善早期预警体系》
2.3. 建立共享平台,完善早期预警体系
监测环境中的病毒是非常困难的,需要各国之间的通力合作。因此,资源和资料的共享是非常有必要的。建议建立一个共享的生物样本库,包含来自动物和热点地区的所有病毒信息,以便更好地应对下一次疫情的暴发。生物样本库可由遵循透明、伦理、公平获取和尊重国际法的组织进行管理[39],合作国家可根据其对建立生物样本库的贡献,以其承担得起的费用共享生物样本库中的数据。通过生物样本库中的病毒相关信息,科学家可以利用统计和机器学习的方法评估一个病毒产生人畜共患病的风险,预测最有可能暴发疫情的区域,从而提高PHERS的早期预警能力。
《3. 如何减少疫情暴发带来的影响?》
3. 如何减少疫情暴发带来的影响?
为了更好地控制疫情暴发(即在疫情发生的时候),应注意加强环境因素对病毒行为影响的相关研究(图1)。控制在疫情应对过程中产生的次生环境风险,以减少疫情对生态系统和人类健康的影响(图1)。此外,应及时评估病毒和疫情控制措施(如消毒和废物处置等措施)给人类健康和生态系统带来的风险(图1)[3-4]。
《3.1. 环境因素对病毒行为的影响》
3.1. 环境因素对病毒行为的影响
传染性病毒在环境中的寿命、扩散、迁移和变异与各种环境因素有关。研究环境因素对病毒行为的影响有助于科学地预防和控制疫情。例如,病毒可以通过人类呼吸产生的飞沫和气溶胶进行传播,而飞沫和气溶胶在空气中传播的距离与飞沫的大小、重力、惯性和蒸发有关[40]。在室内环境中,含有SARS-CoV-2的气溶胶可以传播到6 ft(1.8 m)以外的地方,而在室外环境中,风可以更快地稀释病毒的浓度[41]。此外,病毒附着在灰尘和微粒上可以改变它们的空气动力学特性,增强它们的扩散能力。SARS-CoV-2对热敏感,随着培养温度从4 ℃升高到70 ℃,其寿命从大于14 d下降到5 min [11]。SARS-CoV-2在粗糙表面上的稳定性低于光滑的表面,且在相对湿度低于33%或100%的情况下可以较好地存活[10]。然而,尽管SARS-CoV-2新型变异种在英国正在以“惊人的速度”传播,且传染性可能比SARS-CoV-2高70% [42],但环境因素对SARS-CoV-2新型变异种行为的影响尚不清楚。因此,应进一步加强环境因素对病毒行为影响的相关研究,为制定有效的控制措施提供科学依据。
《3.2. 最小化次生环境风险》
3.2. 最小化次生环境风险
《3.2.1. 科学地消毒》
3.2.1. 科学地消毒
作为最方便、使用最广泛、成本最低的方法,化学药剂在疫情突发期间被广泛用于城市污水、村庄排放污水、街道、公共区域、家庭、社区的消毒。然而,喷洒的消毒剂会直接或间接地进入周围环境,从而污染环境、破坏生态系统、威胁包括人类在内的生物健康[7,43]。研究表明,大多数消毒剂,如次氯酸钠会对哺乳动物及鸟类的呼吸道和消化道黏膜产生腐蚀性和刺激作用[43]。在水中,氯化消毒剂可以产生致癌、致畸和致突变的消毒副产物,如卤甲烷、卤乙酸、卤代乙腈、无机卤氧酸盐、卤化硝基甲烷、卤化氰、卤代乙醛[44]。因此,开发科学、环保的消毒手段,从而降低过度消毒对人类健康和生态系统的危害迫在眉睫。
应开发和使用恰当的消毒方法。研究表明,SARS-CoV-2对远紫外线(far-UVC)(222 nm)高度敏感(表1),而far-UVC对人类皮肤和眼睛是安全无害的[45]。因此,对于通风不良的室内环境,可使用低剂量率far-UVC照射,安全地降低空气中的冠状病毒的水平。过氧乙酸、75%乙醇和氯化消毒剂可有效地灭活SARS-CoV-2 [46],而同时存在的其他物质,如有机物会降低病毒对消毒剂的敏感性。因此,为了有效地消毒,需要进一步研究其消毒机理。除采用消毒技术外,在疫情突发期间缩小人类活动范围是减少消毒剂使用的有效手段。
《表1》
表1 Far-UVC (222 nm)灭活SARS-CoV-2 (0.1 mW·cm) []
| Inactivation time (s) | TCID50 a (mL) | Log removal b |
|---|---|---|
| 0 | (2.05 ± 1.21) × 104 | ‒ |
| 10 | (2.34 ± 0.86) × 103 | 0.94 |
| 30 | 6.32 ± 0 | 2.51 |
| 60 | 6.32 ± 0 | 2.51 |
| 300 | 6.32 ± 0 | 2.51 |
《3.2.2. 危险废物的处置》
3.2.2. 危险废物的处置
COVID-19大流行导致危险废物,特别是具有传染性的医疗废物大量增加,威胁人类健康和生态系统。例如,中国武汉的医疗废物在COVID-19大流行暴发后的不到50 d内,从40 t⋅d-1陡增到约247 t⋅d-1 [47]。吉隆坡、马尼拉、曼谷和河内的医疗废物多于COVID-19暴发之前,已增加到154~280 t⋅d-1 [48]。湖北省2019年医疗废物处置设施运行负荷高达85% ~ 96% [49],而COVID-19疫情突发后,医疗废物处置需求明显增加。在中国COVID-19大流行期间,大量危险废物被运到附近的焚烧炉焚烧,此外,还建造了更多的流动应急焚烧设施,并将旧的生活垃圾焚烧设施进行改造,以处理数量不断增加的危险废物[49]。然而,焚烧并不是一种可持续的方法,因为焚烧不仅成本高,且由于操作不当可能会释放有害物质。
为了减少废物处置对社会经济和环境的影响,建议采用可持续的方法处置废物,这个过程包括废物的产生、收集、运输、处理、回收和剩余废物的处置[50]。此外,还鼓励开发可持续的移动处置系统。考虑危险废物处理设施的不稳定性、疫情期间产生废物的特异性、缺乏废气的取样和监测标准,政府应迅速建立此种废物应急处理设施的标准,评估其环境风险以降低其对环境和人体健康的影响。
危险废物不仅来自医院,也会在家庭和公共场所产生。例如,口罩可以降低空气中的病毒浓度,保护未感染者免受含SARS-CoV-2的气溶胶和飞沫的影响[41]。许多国家的科学家和政府都鼓励人们在公共场所戴口罩,导致大量口罩在相对较短的时间内被使用和丢弃。其中一些口罩可能已被无症状感染者污染,含有传染性病毒[41]。为避免传染性病毒在疫情期间的进一步传播,丢弃在医院以外场所的口罩应与其他废物分开处理。丢弃的口罩应收集在有清晰标签的垃圾桶内。对口罩、垃圾桶、运输工具等及时进行消毒,并由有资质的部门进行处置,以降低处置不当导致传染性病毒进一步传播的风险。同时,处理危险废物的工作人员应配带防护口罩、手套、衣物,并配备洗手液、洗涤剂等必要的防护装备,以确保相关工作人员的安全。
《3.3. 废水管理和尽量减少病毒的进一步传播》
3.3. 废水管理和尽量减少病毒的进一步传播
《3.3.1. 废水中病毒的监测》
3.3.1. 废水中病毒的监测
在疫情期间,必须加强对废水中病毒的监测,以便了解病例数量、变化趋势和疫情卷土重来的可能性[35]。这种非侵入性的方法可用于评估和管理病毒传播的风险,向当局发出关于疫情复发的警报,向管理人员提出加强或取消封锁的建议,并减少对健康和经济的损害。
《3.3.2. 废水中病毒的处置》
3.3.2. 废水中病毒的处置
通常情况下,常规废水处理工艺不能完全去除病毒,疫情发生期间产生的高负荷病毒可能会导致轮状病毒、札幌病毒、星状病毒和SARS-CoV-2等病毒在WWTP中处理不够充分[51-53]。研究表明,仅管在另一项研究中SARS-CoV-2 RNA经WWTP二级生物处理后可被完全去除,但在日本一个经二级处理的废水样本中仍检测到了SARS-CoV-2 RNA (2.4 × 103 copies⋅L-1) [54-55]。这些有差异的结果表明,病毒有可能存在于经过处理的污水中,并有可能发生二次传播。为确保SARS-CoV-2的灭活,有必要对处理过的污水进行含氯消毒剂、紫外线照射、臭氧氧化消毒和膜过滤处理。例如,当膜过滤器上的孔径分布小于SARS-CoV-2的水化直径时,微滤和超滤是去除SARS-CoV-2的理想途径[56-57];SARS-CoV-2比肠道病毒更容易被氯化消毒剂消杀[58];254 nm和222 nm的UVC能有效灭活SARS-CoV-2 [9,45]。然而同时存在的其他物质可能会影响病毒的去除效率[59]。应该尽快开发更高效、低成本的方法来有效地去除病毒。此外,污水处理厂的排放标准中也应当包含基于恰当指标的包膜病毒限值。
《3.3.3. 经济落后地区废水的管理》
3.3.3. 经济落后地区废水的管理
在疫情发生期间,由于经济发展落后的地区普遍缺乏公共卫生设施和WWTP,应当对该地区的废水,尤其是人类和牲畜的粪便、尿液,引起足够的重视。根据联合国的数据,全球约9%的居民在户外排便,而另外8%的居民与另一个家庭共同使用卫生设施[60]。更糟糕的是,中国农村地区鼓励粪便和其他有机废物的循环利用,大大增加了病毒传播的风险。
为避免病毒的进一步传播,应立即停止废水和排泄物的回用,废物应由每个家庭进行消毒[59]。必须加强低收入地区公共卫生基础设施和WWTP的设计、建设和管理。此外,各国政府应回顾和重新审查与农村地区粪便、生活污水以及生活废物安全处理和循环利用相关的法规标准。
《3.4. 风险评估》
3.4. 风险评估
废水和回用废水中的感染性病毒粒子不仅可以直接威胁人类健康,还会产生含有病毒的生物气溶胶[61]。研究表明,WWTP曝气池中病毒粒子的气溶胶释放速率大于马桶和实验室规模的模型,而废水中固体的存在并不能缓解病毒的气溶胶化[62]。此外,利用废水喷灌和利用废物施肥也可能产生生物气溶胶[59]。SARS-CoV-2在气溶胶中的传染性可保持16 h [31]。因此,具有传染性的气溶胶威胁着相关工作人员和附近居民的健康。
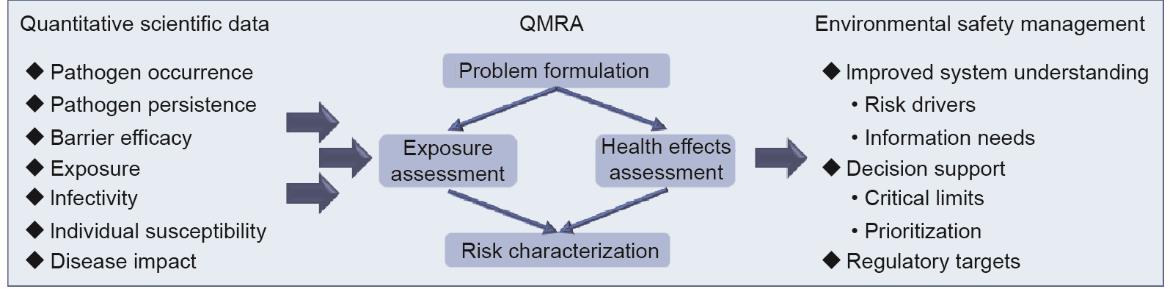
为了避免对人类健康产生不利影响,需要对废水和气溶胶中病毒造成的风险进行量化。微生物定量风险评估(QMRA)过程包含4个步骤(图3):危害识别、暴露评估、剂量-反应评估和风险表征。QMRA已被用于评估水、气溶胶或食物中的某些病原体的风险,如气溶胶中的军团菌、结核分枝杆菌复合体和流感病毒;饮用水中的隐孢子虫、弯曲杆菌和轮状病毒;废水中的腺病毒、肠道病毒、甲型肝炎病毒和诺如病毒[61,63-64]。最近,Zaneti等[65]研究了WWTP工人在污水中感染SARS-CoV-2的潜在健康风险,发现极端情况下的风险值可能高于SARS-CoV-2的可接受风险水平。然而,利用QMRA评估冠状病毒对人体健康风险的研究较少,有必要进行更加深入的研究。
《图3》
图3 QMRA是一个将定量科学数据与环境相关疾病途径相结合的用以支持环境安全管理的工具。
此外,还应评估因疫情控制产生的次生环境风险,以尽量减少对生态系统和人类健康的影响。例如,需要对大量使用消毒剂地区的主要消毒副产物以及紧急医疗废物处理设施产生的有害废气进行及时评估。
《4. 如何降低疫情复发的可能性,恢复正常人类活动?》
4. 如何降低疫情复发的可能性,恢复正常人类活动?
为避免COVID-19的再次暴发(疫情控制之后),应比疫情暴发之前更进一步加强对热点地区SARS-CoV-2的监测。要持续评估和控制残留的次生环境风险,以尽量减少疫情的影响。在考虑环境和人为因素的情况下,预测COVID-19再次暴发的可能性,对及时应对下一次疫情的暴发具有重要意义。为了恢复人类正常的生活和生产,应坚持对环境和野生动物的保护,以最大限度地减少感染性病毒在未来暴发的可能性,实现可持续发展(图1)。
《4.1. 加强环境中病毒的监测》
4.1. 加强环境中病毒的监测
在疫情控制之后应比疫情发生之前更加频繁和全面地调查环境中,尤其是热点地区,是否存在导致疫情发生的传染性病毒,以防止病毒的进一步传播和疫情的复发。例如,应经常监测菜市场出售冷冻和冷鲜肉类和海鲜的摊位,包括菜板、菜刀、冰箱、拖把、废水及肉类和海鲜产品,以及相关工作人员中是否存在病毒。如上所述,建议在其他热点地区加强病毒监测,如冷食供应链、公共卫生基础设施、农场、屠宰场、WWTP和社区污水管道等。各国政府应针对这些热点地区重新审查和修订有关病毒监测和管理的相关规定。
《4.2. 考虑环境因素的对疫情复发的预测》
4.2. 考虑环境因素的对疫情复发的预测
为了通过近期气候预测SARS-CoV-2的复发,应更多地关注气候变化、干预措施和COVID-19疫情之间的关系。目前的研究对COVID-19疫情进行了一些模拟,发现夏季不会有效地限制COVID-19病例数的增长,在更潮湿的气候中可能发生更严重的疫情,COVID-19在冬季将再次变得危险[66-67]。尽管如此,考虑到各种环境因素在全球范围内的影响,对SARS-CoV-2的动态的长期的研究仍有必要。情景规划有助于确定先前哪些行动有利于建立抵抗力,减少下一次突发疫情带来的灾难性影响。重要的是在预测的过程中要将意想不到的情况预料在内——而不是假设下一次危机“就像这次一样”——以预防不幸的意外发生[68]。
《4.3. 坚持环境保护,以可持续发展的理念恢复人类正常活动》
4.3. 坚持环境保护,以可持续发展的理念恢复人类正常活动
截至2020年5月15日,全球经济损失为5.8 × 1012 ~ 8.8 × 1012美元,相当于全球生产总值的6.4% ~ 9.7% [69],且这一数字并没有衡量全球公众所遭受的痛苦和心理阴影。教育和社交方面的损失每天都在增加,这是无法弥补的。疫情所造成的代价是如此之大,未来应不惜一切代价避免这种疫情的暴发。然而,为了恢复经济发展,许多国家逐渐放松了对环境的保护。例如,印度削减了对环境保护的拨款,放宽了对工业和基础设施排放的要求[70];美国取消了某些环境指导方针,似乎计划通过使用不可再生资源来恢复经济[71]。放松环境保护是不明智的选择,因为这样做会增加未来疫情暴发的可能性。在疫情过后,“一个健康”和可持续发展应该成为经济复苏的核心。脱碳被视为与经济复苏相适应的发展路径,因为它可以同时对环境保护、人类健康和经济增长产生效益[72]。此外,环境保护的法律法规应及时跟上,这些需要跨部门的合作[72]。
最后,COVID-19疫情的结束并不意味着所有疫情的结束。全球已经暴发过三次冠状病毒相关疫情,再一次疫情可能会在不久的将来暴发[35]。进一步开展将环境因素纳入PHERS的研究是应对下一次突发疫情的必要条件。
《5. 结论》
5. 结论
近几十年来,致病性病毒引起的疫情暴发越来越频繁,对当前各国的PHERS提出了挑战。鉴于“一个健康”的理念和生物圈内病毒的连通性,环境在调节病毒传播方面发挥着重要作用,对PHERS至关重要。然而,环境因素作为环境领域和健康领域之间的交叉点,很少有人关注其在PHERS中的作用。本研究提出要在疫情发生之前、之时和之后考虑环境因素的重要性,加强环境保护、调查环境中的病毒、完善早期预警系统、避免次生环境风险,最大限度地减少病毒的进一步传播,并预测和预防疫情的复发。总体而言,应通过建立技术支持体系、环境响应和风险防范机制,将环境因素纳入未来的PHERS中,以提高各国应对重大突发公共卫生事件的能力。更新并完善相关法规标准,及时提供政策支持。这项研究的建议对于提高各国应对突发公共卫生事件的能力至关重要。环境因素在突发公共卫生事件应对之前、之时和之后的重要作用在不久的将来将得到更多的关注。















 京公网安备 11010502051620号
京公网安备 11010502051620号




